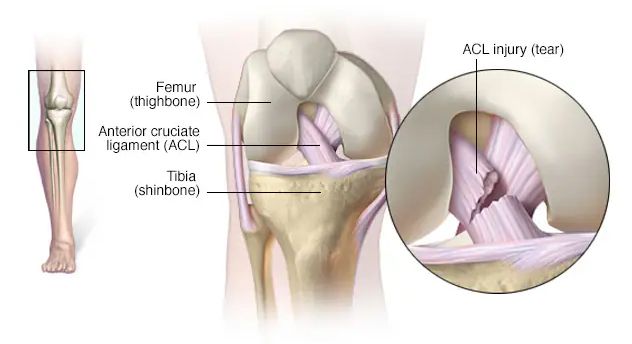
El ligamento cruzado anterior es uno de los ligamentos clave que te ayuda a estabilizar la articulación de la rodilla. El ligamento cruzado anterior conecta el muslo (fémur) a la tibia.
La lesión del ligamento cruzado anterior es el desgarro o esguince de ese ligamento, que es una de las fuertes bandas de tejido que ayudan a conectar el hueso del muslo (fémur) con la tibia.